Пневмония у детей и взрослых: Знания, которые спасут жизнь
Пневмония — это не бронхит, и не ОРВИ, а самостоятельное инфекционное заболевание, у которого есть четкое определение и критерии для постановки диагноза.
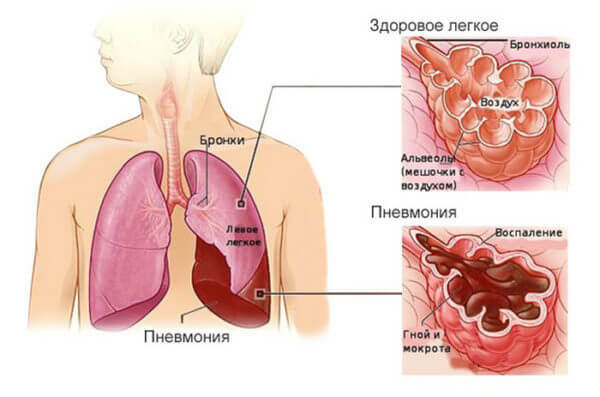
Пневмония – это острое инфекционное воспаление нижних дыхательных путей, которое характеризуется инфильтрацией легких (точнее – нижних дыхательных путей) воспалительной жидкостью и признаками воспаления. Что это значит? Прежде всего, развитие пневмонии связано с наличием в дыхательных путях инфекционных агентов – бактерий, иногда вирусов или грибков, простейших. Развитие пневмонии — это острый процесс, значит у пневмонии всегда есть начало (в классическом описании клиницистов: «больной помнит день и час начала своей болезни») и конец. В большинстве случаев человек должен полностью поправиться, к сожалению, иногда, болезнь может закончиться летальным исходом.
Что такое пневмония? Это то же самое, что бронхит и ОРВИ, или нет?
Что такое нижние дыхательные пути? Это альвеолы (микроскопические мешочки, в которых происходит газообмен) и мелкие бронхи. Обязательным критерием пневмонии будет поражение альвеол, если у больного поражены только бронхи, то тогда это не пневмония, а бронхит или бронхиолит. Однако, наличие бронхита, трахеита или ларингита (воспаление бронхов, трахеи или гортани) не исключает поражение альвеол и соответственно наличие пневмонии.
Инфильтрация – это наличие воспалительной жидкости, которая состоит из продуктов крови, белков, клеток организма и бактерий, в просвете альвеол. Данная инфильтрация хорошо видна при проведении рентгенологического исследования и слышна врачу в виде специфических хрипов при выслушивании легких. Также пневмония сопровождается признаками воспаления, в том числе интоксикацией и повышением температуры, кашлем с возможным отхождением мокроты и другими симптомами.
Таким образом, пневмония — это не бронхит, и не ОРВИ, а самостоятельное инфекционное заболевание, у которого есть четкое определение и критерии для постановки диагноза.
Насколько опасно заболеть пневмонией? Можно ли умереть от нее? Слышал про людей, которые перенесли пневмонию «на ногах», насколько это опасно?
Считается, что каждый человек, в течение жизни, переносит минимум одну пневмонию. Далеко не каждый человек от этой пневмонии умирает. Дело в том, что течение пневмонии во многом зависит от человека, его здоровья и, конечно, от самого микроорганизма, который вызывает пневмонию. В свою очередь, такие тяжелые микроорганизмы, как стафилококк или синегнойная палочка, встречаются только у самых «тяжелых» пациентов, с наличием нескольких хронических заболеваний легких и других органов. Таким образом, вероятность умереть от пневмонии может колебаться от незначительной (менее 0,1%) до высокого риска (50% и более) – все это зависит от наличие сопутствующих заболеваний и состояний.
Переносить пневмонию «на ногах», конечно небезопасно. Прежде всего, пневмония – это заболевание, которое требует лечения антибиотиками. Если пациент не получает необходимой терапии, риск осложнений и летального исхода увеличивается. Конечно, бывают варианты скрытого течения заболевания, но в большинстве случаев есть какие-то симптомы, которые должны заставить больного обратиться к врачу за помощью и постановкой правильного диагноза.
Можно ли заразиться пневмонией, если вокруг все кашляют и чихают? Что надо делать, если в семье кто-нибудь болеет пневмонией?
Несмотря на инфекционный характер заболевания, заразиться пневмонией очень сложно, требуется не только попадание микроорганизма в дыхательные пути, но и наличие факторов риска, таких как возраст и сопутствующие заболевания. Однако, в осенне-весенний период, когда распространены вирусные заболевания, существует более высокий риск заболеть пневмонией как осложнением ОРВИ или как одним из вариантов течения вирусной инфекции. Существуют эпидемиологические формы пневмонии, которые часто встречаются в организованных коллективах – это микоплазменная и хламидийная пневмония, кроме того, существует форма легионеллезной пневмонии, которая может распространяться через системы вентиляции и кондиционирования воздуха.
Когда в семье кто-то заболел, прежде всего следует создать так называемый лечебно-охранительный режим: у пациента должна быть своя кровать, своя посуда, которую следует обрабатывать с обычным моющим средством в горячей воде, по рекомендации врача, может потребоваться обработка специальным дезинфицирующими средствами.
Если у больного отходит мокрота, лучше всего собирать ее в специальную емкость (можно купить в аптеке баночку для анализов), которую потом надо будет выбросить или продезинфицировать. Каждый день в комнате пациента надо проводить легкую влажную уборку, особенно внимательно следует протирать вертикальные поверхности, на которых скапливается пыль.
- Раз в неделю и после окончания болезни комнату следует хорошенько убрать с использованием качественных средств для уборки, все белье (постельное и нательное) после болезни обязательно надо простирать с высокой температурой (60 или 90 градусов).
- Каждый день, даже зимой, комнату нужно проветривать, не менее 1 часа в сутки.
- Все, кто входят и покидают комнату пациента, должны мыть руки с мылом или специальным дезсредствами.
- Если есть подозрение на заразный характер инфекции (вирусная инфекция, подозрение на туберкулез), пациент должен носить хлопчатобумажную маску, которую должен менять каждый день.
Какие факторы риска пневмонии есть? Что надо делать, чтобы не заболеть пневмонией?
Описаны следующие факторы риска пневмонии:
- младший и пожилой возраст,
- курение и алкоголизм,
- обездвиживание и прикованность к постели,
- нарушение иммунитета,
- нарушение глотательного или кашлевого рефлексов,
- наличие хронических заболеваний внутренних органов, в том числе легких,
- плохие социальные условия жизни,
- голодание,
- гиповитаминоз,
- депрессия.
Соответственно, чтобы не заболеть, прежде всего, следует отказаться от вредных привычек, следить за диетой, избегать стрессов, переохлаждений, физических и эмоциональных перегрузок. Если есть сопутствующие заболевания, следует принимать все назначенные врачом препараты и ни в коем случаем не заниматься самолечением. Всем пациентам с наличием нескольких перечисленных факторов риска требуется проведение вакцинации от пневмонии.
Какие микроорганизмы обычно вызывают пневмонию?
Самый частый возбудитель пневмонии – это стрептококк. С ним связана классическая тяжелая пневмония, с высокой температурой и сильной слабостью. Стрептококк встречается и у молодых и у пожилых пациентов, у курящих и некурящих людей.
Практически так же часто встречается микоплазменная пневмония. Особенно часто она встречается у детей школьного и дошкольного возраста, молодых людей, которые учатся в институте или уже работают. Особенностей этой пневмонии является неявные симптомы и распространение среди людей, посещающих одно учреждение.
Реже пневмония связана с хламидийной инфекцией.
- У курильщиков часто встречается пневмония, вызванная гемофильной палочкой или бактерией вида моракселла.
- Стафиликокк часто встречается у наркоманов или при наличии очагов гнойной инфекции (например, пролежни).
- У лиц, употребляющих алкоголь, а также среди больных диабетом может встречаться клебсиелла.
У пациентов с тяжелой хронической обструктивной болезнью легких, а также с бронхоэктазами может встречаться инфекция синегнойной палочкой. У лежачих больных, за которыми требуетcя постоянный уход, у которых стоит мочевой катетер, может встречаться инфекция кишечной палочкой или энтеробактерией. При иммунодефиците, в частности при СПИДе, повышается риск пневмоцистной пневмонии, грибковой пневмонии и туберкулеза. Знание особенностей формирования пневмонии позволяет врачу быстрее поставить правильный диагноз и вовремя начать лечение.
Что такое госпитальная пневмония, это другая болезнь или нет?
Госпитальная пневмония – это вариант пневмонии, которая развивается после 48 часов нахождения в стационаре. Это особый вид пневмонии, который характеризуется наличием так называемой внутрибольничной микрофлоры, которая отличается от классической микрофлоры, в том числе наличием резистентности к некоторым, а иногда и ко всем антибиотикам. Наличие такой пневмонии предполагает альтернативную терапию антибиотиками резерва, и, к сожалению, более высоким риском летального исхода.
Как понять, что у меня пневмония, каковы ее симптомы?
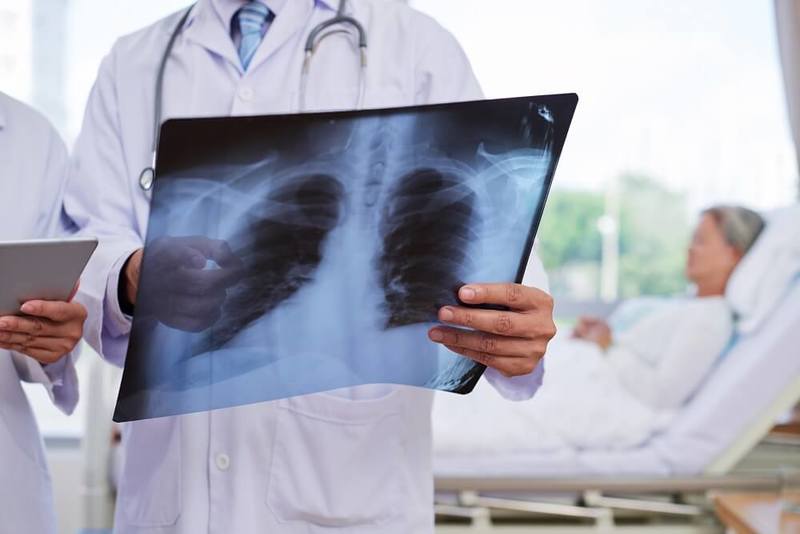
Прежде всего, диагноз пневмонии устанавливается по результатам обследования, которое назначает и проводит лечащий врач. Подозрение на пневмонию должно возникнуть у пациента с длительным повышением температуры, кашлем с отхождением кровавой или ржавой мокротой, болью в грудной клетке, сильной слабостью и одышкой. Единственным видом обследования, после проведения которого можно говорить об определенном диагнозе пневмония – это рентгенография или КТ легких.
Можно ли заболеть пневмонией, если не лечить ОРВИ?
Хороший вопрос, на которой нет однозначного ответа. Прежде всего, следует сказать, что ОРВИ не поддается терапии, так как не существует препаратов, способных ускорить выздоровление от ОРВИ, за исключением гриппа и использования препаратов таких как Озельтамивир и Занамивир. Скорее всего, если при гриппе, в первые 24 часа от появления симптомов, принимать вышеуказанные препараты, то это может снизить риск развития пневмонии, как осложнения гриппа.
Такие исследования проводились, однако результаты критикуются организацией FDA (Food and Drug Administration) за возможную манипуляцию данными. В целом, поскольку лечения ОРВИ не существует, то и не существует медикаментозного способа профилактики пневмонии с помощью лечения ОРВИ. Очевидно, что при вирусной респираторной инфекции следует избегать переохлаждений, чрезмерных перегрузок в разгар заболевания.
Когда надо обратиться к врачу?
Обратиться к врачу следует, если кашель или температура держатся уже больше 1 недели или присутствует что-либо из ниже перечисленного:
- кровохарканье,
- ржавая или кровавая мокрота,
- боль в грудной клетке, усиливающаяся при дыхании,
- сильная слабость,
- одышка,
- цианоз,
- повторное ухудшение после начавшегося выздоровления от ОРВИ.
Личная обеспокоенность необычным течением заболевания, появлением странных симптомов тоже может быть поводом для обращения к врачу, пусть лучше он скажет, что все в порядке и нет повода для беспокойств, чем пропустить пневмонию.
Какие анализы и исследования будет делать врач?
При подозрении на пневмонию, скорее всего, врач назначит проведение рентгенологического исследования легких, клинический анализ крови, возможно врач попросит вас сдать мокроту на анализ, и назначит биохимические исследования, в том числе на показатели воспаления – С-реактивный белок или прокальцитонин. В сложных случаях, может потребоваться проведение компьютерной томографии легких, и бронхоскопии.
Если я болею пневмонией уже больше месяца, такое бывает? Сохраняется кашель, одышка, плохие анализы и изменения на рентгенограмме
Чаще всего клинические и рентгенологические проявления заболевания исчезают через месяц от начала терапии. Пневмония, при которой не наступает положительной динамики за 2 недели, называется не разрешающейся. Однако клинические проявления и рентгенологическое уплотнение могут сохраняться в течение месяца. Если после месяца болезни сохраняется клиническая или рентгенологическая картина заболевания, как минимум следует посетить пульмонолога, так как, может быть, потребуется альтернативная терапия заболевания или исключения других легочных заболеваний, которые могут протекать под маской пневмонии.
Как долго протекает пневмония, сколько занимает лечение, сколько реабилитация?
Клинические проявления пневмонии и изменения на рентгенограмме могут сохраняться в течение месяца. При неосложненном течении, на фоне терапии антибиотиками, улучшение самочувствия будет уже в первый день. Обычно, лечение назначается на 7-10 дней, иногда, антибиотики приходится принимать 3-4 недели. Через 1 неделю к пациенту вернутся силы и хорошее самочувствие. Однако, полное выздоровление наступает через месяц от начала болезни, до этого времени, пациент может ощущать слабость, покашливание, периодически может подниматься температура.
Если в течение первого месяца пневмонии сделать рентген легких, то, скорее всего, будут выявлены изменения, которые могут трактоваться как пневмония. Однако, это не всегда значит, что лечение не помогает или пневмония не проходит, изменения на рентгенограмме могут сохраняться в течение месяца от начала терапии.
Слышал про прививки от пневмонии, как они работают, насколько они эффективны и безопасны?
Действительно, существует вакцина от пневмонии. Она представлена многими серотипами стрептококка. Использование такой вакцины дает защиту от стрептококковой пневмонии – самого частого варианта пневмонии. Использование данной вакцины особенно актуально у пожилых и самых юных пациентов, у которых наблюдается самый высокий риск неблагоприятных осложнений. Кроме того, такая вакцина показана всем пациентам с хронической легочной патологией (например, с астмой или ХОБЛ) для снижения риска тяжелых обострений. Использование такой вакцины безопасно, и сейчас пневмококковая вакцина включена в Российский и международный календарь вакцинации.
Может быть, надо пропить курс антибиотиков для профилактики пневмонии?
Скорее всего, на этот вопрос стоит ответить отрицательно – использование антибиотиков без показаний лишь увеличит риск появления резистентных штаммов микроорганизмов, но не снизит риск пневмонии. Однако в некоторых случаях пульмонолог может выписать длительный курс антибиотиков пациенту вне обострения. Показания к этому курсу очень узкие и специфические, и на них не стоит сейчас останавливаться, так как большинству здоровых людей такой режим приема препаратов не подойдет.опубликовано econet
Автор Василий Штабницкий
P.S. И помните, всего лишь изменяя свое сознание - мы вместе изменяем мир! © econet
Источник: https://econet.by/
Подпишитесь на наш ФБ: , чтобы видеть ЛУЧШИЕ материалы у себя в ленте!



Добавить комментарий