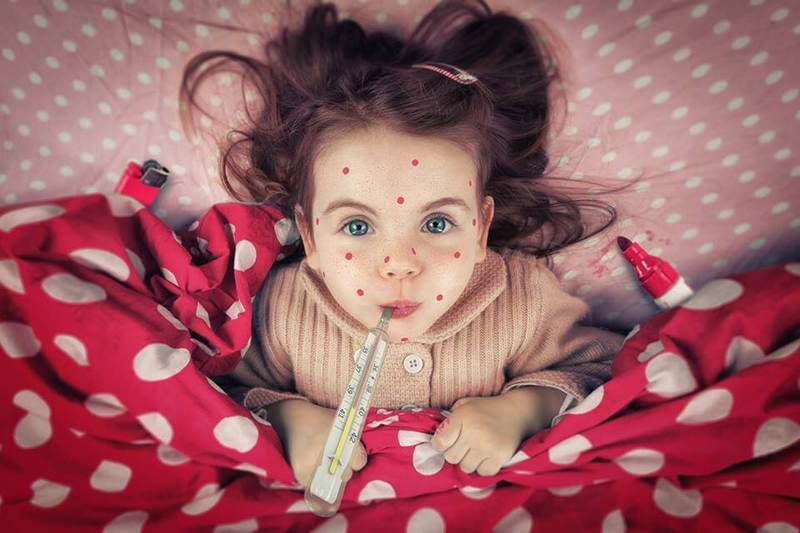
КРАСНУХА: Симптомы и лечение
Краснуха – это острая инфекция вирусного происхождения, отнесенная к числу детских по причине наибольшей заболеваемости именно в детском возрасте.
Краснуха (rubeola) – вирусное антропонозное заболевание, характеризующееся умеренной лихорадкой, обязательным развитием генерализованной лимфаденопатии и наличием мелкопятнистой экзантемы. Впервые в литературе краснуха упомянута в XVI в. Ж. де Байю. В 1829 г. Вагнер впервые указал на отличия этого заболевания от скарлатины и кори. В 1881 г. оно официально выделено в отдельную нозологическую форму. В 1938 г. японские исследователи доказали вирусную природу инфекции, заразив волонтеров фильтратом отделяемого носоглотки.
Возбудитель краснухи выделен в 1961 г. П.Д.Паркманом и др. и почти одновременно Т.Х.Уэллером и Ф.А. Невой.
В 1941 г. австралийский офтальмолог Н.М.Грегг высказал предположение о связи некоторых пороков развития плода с перенесенной их матерью краснухой.
Впоследствии это предположение подтвердилось, тератогенное действие вируса краснухи твердо установлено, в том числе отечественными авторами [Канторович Р.А. и др., 1973; Анджапаридзе О.Г., Червонский Т.И., 1975].
Подписывайтесь на наш аккаунт в INSTAGRAM!
В конце 60‑х – начале 70‑х годов в США и в нашей стране получены аттенуированные штаммы вируса краснухи, созданы противокраснушные вакцины.
Этиология
Возбудитель краснухи принадлежит к семейству Togaviridae, подсемейству α (альфа), роду Rubivirus.
Вирион имеет липопротеидную оболочку, внутри которой находится капсид икосаэдрической формы, содержащий геном – одну молекулу РНК. Диаметр вириона 60–70 нм.
Вирус нестоек во внешней среде, термолабилен. Быстро погибает под воздействием ультрафиолетовых лучей, обычных дезинфектантов, изменений рН в кислую (ниже 6,6) и щелочную (выше 8,1) сторону, при комнатной температуре выживает в течение нескольких часов. Хорошо переносит замораживание.
Эпидемиология
Источник инфекции – только человек, больной манифестной или инаппарантной (субклинической) формой краснухи. Источником заражения для окружающих может быть новорожденный с врожденной краснухой, выделяющий возбудитель в течение 1–6 мес, иногда дольше.
Больной человек начинает выделять вирус за 5–7 дней до высыпаний и остается заразным в течение 5–7 дней после окончания периода высыпаний (описаны случаи выделения краснушного возбудителя через 10 дней и даже 3 нед после завершения инфекции).
Механизм передачи возбудителя. От человека к человеку возбудитель передается воздушно‑капельным путем во время чиханья, кашля, при крике, разговоре и других экспираторных актах.
Для инфицирования требуется более тесный, чем при кори и ветрянке, контакт, т.е. контагиозность краснухи невелика.
Риск заражения повышается при скученности, в неблагоприятных санитарных условиях (плохо проветриваемые помещения со скоплением людей – казармы, общежития, интернаты и т.п.).
Существует еще один актуальный путь передачи возбудителя – вертикальный, или трансплацентарный, от матери к плоду. Краснуха является инфекцией, возбудитель которой обладает бесспорным тератогенным действием, т.е. приводит к формированию пороков развития эмбриона и плода.
Восприимчивость к краснухе всеобщая и от возраста не зависит; при встрече с возбудителем заболевает каждый, не имеющий иммунитета к нему.
Дети до 1 года жизни болеют редко, так как имеют пассивный иммунитет, приобретенный от матери. Наибольшая заболеваемость наблюдается в возрасте 3–6 лет. Чаще болеют «организованные» дети.
От 10 до 20 % женщин репродуктивного возраста не имеют защитных антител против краснухи и представляют собой контингент высокого риска инфицирования во время беременности, опасного для плода.
В эпидемическом процессе при краснухе характерны периоды подъемов и спадов, большие эпидемии наблюдаются каждые 10 лет.
Характерны также вспышки в детских и других закрытых учреждениях, которые продолжаются иногда несколько месяцев (до 5–11 мес).
Заболеваемости краснухой свойственна сезонность – максимальное число заболевших регистрируется в марте–июне.
Патогенез и патологоанатомическая картина
В общих чертах патогенез краснухи напоминает патогенез кори.
Входные ворота – слизистые оболочки верхних дыхательных путей. Затем вирус проникает в лимфатические региональные узлы, что клинически проявляется лимфаденитами.
Позднее вирус поступает в кровь – наступает фаза вирусемии и распространения вируса с их фиксацией в клетках системы макрофагов, особенно – в силу своего дерматотропизма – в эпителии кожи. Здесь развивается очаговая воспалительная реакция, в патогенезе которой имеются и компоненты иммунного воспаления, что приводит к появлению сыпи.
Постепенно формируется стойкий иммунитет.
Особенностью вируса краснухи является исключительно высокий тропизм к эмбриональным тканям, кроме того, он легко преодолевает плацентарный барьер.
Важно также, что беременность всегда сопровождается иммуносупрессией (в качестве механизма сохранения плода как аллотрансплантата).
При первичном заражении краснухой беременной на 3–4‑й неделе беременности врожденные уродства развиваются в 60 % случаев, на 9–12‑й неделе – в 15 %, на 13–16‑й неделе – в 7 % случаев.
Таким образом, тератогенный эффект возбудителя краснухи реализуется преимущественно в I триместр беременности и в самой тяжелой форме.
Это объясняется воздействием вируса в период закладки различных органов: для глаз и сердца этот период падает на 4–7‑ю неделю, для мозга – на 3–11‑ю неделю, для органа слуха – на 7–12‑ю неделю, для неба – на 10–12‑ю неделю [Анджапаридзе О.Г., Червонский Г.И., 1975].
Развитие врожденных аномалий и другой патологии плода происходит в результате торможения митотической активности клеток эмбриона, прямого деструктивного действия на клетки и поражение сосудов.
Кроме пороков развития, при врожденной краснухе наблюдаются задержка роста и развития плода, его хроническая гипоксия с тяжелой ишемией тканей и органов.
В настоящее время врожденная краснуха рассматривается как медленная инфекция.
Клиническая картина (Симптомы) краснухи
Инкубационный период равен обычно 16–20 дням, с колебаниями от 11 до 24 дней.
Продромальный период продолжается 1–3 дня, но может отсутствовать.
В этот период наблюдаются слабовыраженные симптомы интоксикации:
- небольшая слабость,
- недомогание,
- снижение аппетита и настроения,
- головная боль,
- у некоторых больных (особенно взрослых) возможны мышечные боли и боли в суставах (лучезапястных, голеностопных и др.),
- редко появляется небольшой насморк,
- иногда повышается температура тела до субфебрильных цифр,
- в этот период бывают признаки легкого конъюнктивита, гиперемия зева, увеличение и чувствительность лимфатических узлов, особенно заднешейных и затылочных.
В большинстве случаев родители замечают, что ребенок заболел, когда появляется сыпь. Температура тела редко поднимается до 38–38,5 °С. Могут нарастать катаральные явления (конъюнктивит, ринит, ангина), появиться кашель.
Экзантема возникает в 1–3‑й день болезни сначала на лице и шее, но быстро, в течение нескольких часов без всякой последовательности и порядка распространяется по всему телу.
Период высыпания. Все авторы особо отмечают наличие сыпи на спине, ягодицах и разгибательных поверхностях рук и ног. На ладонях и подошвах сыпи, как правило, нет.
Иногда появление сыпи сопровождается небольшим зудом. Количество элементов может быть различным, но обычно сыпь обильная.
Элементы сыпи представляют собой пятна бледно‑розового или красного цвета диаметром 2–4 мм, круглые с ровными краями, не склонные к слиянию. Сыпь располагается на неизмененной коже, исчезает через 1–3 дня бесследно, без пигментации и шелушения.
В период высыпания становится более заметным генерализованный лимфаденит, особенно значительно увеличиваются заднешейные и затылочные узлы, которые при пальпации болезненны, не спаяны, мягки на ощупь. Выраженность высыпаний не зависит от выраженности лимфаденита.
Считается также, что 25–30 % случаев краснухи протекает без сыпи, а лимфаденит есть всегда. Увеличение лимфатических узлов сохраняется в течение 2–3 нед и дольше. По образному выражению Т.И.Мецкан (1982), лимфаденит – первый и последний симптом краснухи.
В продромальный период в гемограмме обнаруживают нормальное количество лейкоцитов или небольшой лейкоцитоз, в период высыпаний – лейкопению, нейтропению, относительный лимфоцитоз, моноцитоз (до 20 % в лейкоцитарной формуле) и появление плазматических клеток, количество которых может достигать 10–25 %. В сомнительных случаях оценка гемограммы может быть полезной в дифференциально‑диагностическом отношении.
Особенности течения краснухи у взрослых
В целом течение краснухи у взрослых обычно более тяжелое, симптомы интоксикации выражены ярче и более продолжительны. Безусловно, чаще встречаются артриты, чаще и тяжелее протекают краснушные (менинго) энцефалиты.
У беременных краснуха может протекать тяжело, легко (почти эфемерно) и бессимптомно. Соотношение манифестных и инаппарантных форм у беременных составляет 1:3 (по некоторым данным, даже 1:1,5). Внутриутробное заражение плода возможно при любой форме краснушной инфекции.
Клиническая картина врожденной краснухи
Со времени первого описания врожденной краснухи Н.М.Греггом (1942) известна триада ее классических проявлений:
- катаракта,
- пороки сердца,
- глухота.
Катаракта может быть односторонней и двусторонней, часто сопровождается микрофтальмом, который наблюдается с рождения или развивается постепенно в первый год жизни. Возможны также ретинопатия, глаукома, помутнение роговицы.
Пороки сердца рубеолярного генеза различны. Чаще это незаращение артериального протока и его сочетание со стенозом легочной артерии. Реже встречаются стеноз аорты и поражение аортальных клапанов, дефекты межжелудочковой и(или) межпредсердной перегородок.
Глухота – самый частый признак (иногда и единственный) врожденной краснухи. Около 50 % новорожденных глухи от рождения, еще у 30 % она развивается позже.
У некоторых больных врожденной краснухой наряду с классической триадой (или ее отдельными компонентами) имеются гепатит, пневмония, менингоэнцефалит.
Многие дети рождаются с малой массой тела, микроцефалией, анемией, тромбоцитопенией.
Как правило, у больных врожденной краснухой рано или поздно развиваются признаки прогрессирующего расстройства деятельности ЦНС – сонливость или повышенная возбудимость, гиперкинезы, спастические параличи и парезы, снижение интеллекта до крайних степеней [Анджапаридзе О.Г., Червонский Г.И., 1975].
У некоторых детей выявляются изменения костей – остеиты, «латеральная» ротация голеней и стоп.
Иногда вследствие внутриутробного заражения вирусом краснухи рождаются дети с так называемой неонатальной быстропроходящей сыпью без каких‑либо признаков заболевания.
В ряде случаев рубеолярные поражения эмбриона и плода настолько тяжелые, что приводят к их гибели (самопроизвольные ранние и поздние аборты, мертворождения).
Осложнения краснухи
Наиболее частое осложнение – артриты, которые встречаются почти у 30 % мужчин и 5–6 % женщин, заболевших краснухой. У детей артриты встречаются реже.
Самое тяжелое осложнение – краснушный энцефалит или менингоэнцефалит, которые развиваются обычно через 2–6 дней после появления сыпи и встречаются с частотой 1:5000–1:6000. Течение их тяжелое, довольно длительное (3–4 нед).
Встречаются отиты, пневмония, описаны случаи тромбоцитопенической пурпуры.
Прогноз
В абсолютном большинстве случаев благоприятный, заболевание завершается полным выздоровлением. Серьезен прогноз при рубеолярном энцефалите (менингоэнцефалите), летальность при котором достигает 30 %.
Диагностика краснухи
Распознавание инфекции, особенно в период вспышек, больших затруднений не вызывает.
Специфическая диагностика возможна при выделении вируса – метод разработан, но на практике не используется.
Из серологических методов используют РСК и РТГА (парные сыворотки), главным образом для контроля инфицированности беременных и выявлениях у них сероконверсии.
В последние годы для обследования беременных применяется сероиммунологический метод, позволяющий количественно оценить концентрацию специфических 1§0 и 1§М. Выявление специфических IgМ свидетельствует о свежем (давностью 2–3 нед) инфицировании вирусом краснухи.
Выявление в крови матери сероконверсии в РСК или РТГА (возрастание титров в 4 раза и более или нахождение антител во второй сыворотке) и специфических IgМ или очень высокой концентрации специфических IgG свидетельствует о ее инфицированности и о риске передачи возбудителя плоду.
Если все это происходит в I триместре, беременность следует прервать.
Во II и III триместре риск инфицирования неизмеримо ниже, а тяжесть повреждения плода значительно меньше. С помощью кордоцентеза на этих сроках беременности можно получить кровь внутриутробного плода и обследовать его сероиммунологически.
Если и у плода выявляются специфические IgМ, то вопрос о продолжении беременности обсуждается с матерью. При ее желании и согласии беременность можно прервать на любом сроке.
Чаще женщины после обсуждения с акушером степени риска и тяжести возможных поражений ребенка решают беременность продолжать.
Дифференциальная диагностика
Дифференциальный диагноз проводят с другими экзантематозными инфекциями: корью, аденовирусными инфекциями, Коксаки и ЕСНО‑экзантемой, инфекционным мононуклеозом, а также розовым лишаем, лекарственными сыпями.
Лечение краснухи
— В неосложненных случаях лечение не требуется.
— При тяжелых формах применяют дезинтоксикационную и гипосенсибилизирующую терапию, назначают щадящую диету и поливитамины.
— При рубеолярных артритах и энцефалитах (менингоэнцефалитах) проводят лечение по общим правилам терапии этих синдромов.
Профилактика
Общие мероприятия в очагах краснухи малоэффективны из‑за наличия инаппарантных форм и выделения вируса задолго до появления клинических признаков у больных с манифестными формами заболевания.
Тем не менее заболевшие краснухой изолируются до 5‑го дня с момента появления экзантемы, но карантин не объявляется.
В очагах инфекции проводятся влажная уборка, частое проветривание помещений; в заключительной дезинфекции нет необходимости.
Во многих странах проводится специфическая профилактика краснухи путем вакцинации живой вакциной из аттенуированных штаммов возбудителя.
В одних европейских странах вакцинируют всех детей в 15 мес жизни, в других – только девочек в возрасте 8–14 лет.
Во Франции, Исландии и Японии проводится серологический скрининг всех девушек, при отсутствии у них краснушных антител делают прививки. В США проводится массовая вакцинация всех детей.
В нашей стране создана живая вакцина против краснухи с хорошими характеристиками, однако вакцинация не проводится.
Пассивная иммунизация введением иммуноглобулина малоэффективна в эпидемиологическом отношении, она не дает надежных результатов и при введении препарата беременным, имевшим контакт с больным краснухой.опубликовано econet.ru.
Если у вас возникли вопросы, задайте их здесь
P.S. И помните, всего лишь изменяя свое потребление - мы вместе изменяем мир! © econet
Источник: https://econet.by/
Понравилась статья? Напишите свое мнение в комментариях.Подпишитесь на наш ФБ: , чтобы видеть ЛУЧШИЕ материалы у себя в ленте!


Добавить комментарий